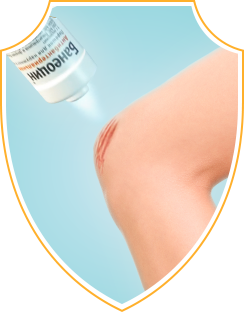
Банеоцин® порошок
Для лечения инфекций1 при порезах, ссадинах, царапинах и ожогах.
Наносится тонким слоем непосредственно на рану 2-4 раза в день.
Этот сайт использует файлы cookies, а также производит обработку ваших персональных данных, чтобы улучшить работу сайта и ваш опыт взаимодействия с ним. Продолжение просмотра страниц сайта будет являться подтверждением Вашего согласия на использование файлов cookies и на обработку персональных данных. Более подробная информация по данным вопросам размещена на странице «Политика конфиденциальности».

Лекарство Банеоцин® содержит сразу два бактерицидных антибиотика (неомицин и бацитрацин). Эта комбинация наделяет его широким спектром действия в отношении болезнетворных бактерий1.

Лекарство Банеоцин® содержит сразу два бактерицидных антибиотика (неомицин и бацитрацин). Эта комбинация наделяет его широким спектром действия в отношении болезнетворных бактерий1.
Банеоцин® выпускается в двух лекарственных формах (порошок и мазь), которые можно применять на разных этапах заживления ран2. Препарат можно использовать как для лечения бытовых, спортивных и производственных ран*, так и для очаговых инфекционных поражений кожи1.

Банеоцин® выпускается в двух лекарственных формах (порошок и мазь), которые можно применять на разных этапах заживления ран2. Препарат можно использовать как для лечения бытовых, спортивных и производственных ран*, так и для очаговых инфекционных поражений кожи1.

Производитель Банеоцин®, компания «Сандоз» — команда профессионалов, которая регулярно развивает инновации, чтобы повышать качество своих препаратов. Обе лекарственные формы препарата Банеоцин® хорошо переносятся и имеют высокий профиль безопасности3, а порошок даже можно применять для профилактики пупочной инфекции у новорожденных1.

Производитель Банеоцин®, компания «Сандоз» — команда профессионалов, которая регулярно развивает инновации, чтобы повышать качество своих препаратов. Обе лекарственные формы препарата Банеоцин® хорошо переносятся и имеют высокий профиль безопасности3, а порошок даже можно применять для профилактики пупочной инфекции у новорожденных1.
Для лечения инфекции при заживающих ранках*
Для лечения инфекции при заживающих ранках*

Для лечения инфекции при заживающих ранках*
*Приведенные изображения представлены для ознакомления, носят исключительно художественный характер и могут отличаться от реальных

Ссадины, царапины, неглубокие раны — частое явление у детей практически любого возраста. Поэтому не следует паниковать каждый раз, когда ваш ребенок в очередной раз поранится. В такой ситуации главная задача — остановить кровотечение и правильно обработать рану для предотвращения ее инфицирования.
Точнее говоря, инфицирование происходит при любом повреждении кожи. Однако в некоторых случаях рана затягивается быстро.

Ссадины, царапины, неглубокие раны — частое явление у детей практически любого возраста. Поэтому не следует паниковать каждый раз, когда ваш ребенок в очередной раз поранится. В такой ситуации главная задача — остановить кровотечение и правильно обработать рану для предотвращения ее инфицирования.
Точнее говоря, инфицирование происходит при любом повреждении кожи. Однако в некоторых случаях рана затягивается быстро.

Решающее значение для развития инфекции имеют, прежде всего, вид и количество попавших в рану бактерий, а также то, насколько эффективно смогут сработать местные защитные механизмы иммунитета. Борьбу иммунной системы против проникших микробов можно сравнить с бегом наперегонки между выработкой антител и размножением микробов.

Решающее значение для развития инфекции имеют, прежде всего, вид и количество попавших в рану бактерий, а также то, насколько эффективно смогут сработать местные защитные механизмы иммунитета. Борьбу иммунной системы против проникших микробов можно сравнить с бегом наперегонки между выработкой антител и размножением микробов.

Правильная обработка раны позволяет существенно снизить инфекционное действие проникших бактерий, что поможет снизить вероятность развития осложнений.

Правильная обработка раны позволяет существенно снизить инфекционное действие проникших бактерий, что поможет снизить вероятность развития осложнений.

Очень важно избежать инфицирования и воспаления пупочной ранки, которое может привести к осложнениям9.
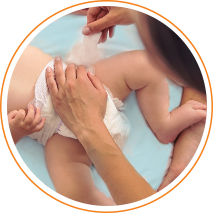
Пеленочный дерматит встречается у каждого второго ребенка10. Пик заболеваемости приходится на возраст около 9-12 месяцев11. Причиной воспаления становится трение, наслоение бактерий, раздражение кожи мочой и калом4.
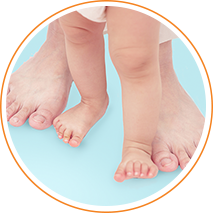
Свои первые шаги ребенок начинает делать обычно в 9-10 месяцев10. Удержать равновесие нелегко, поэтому на коленках появляются ссадины.

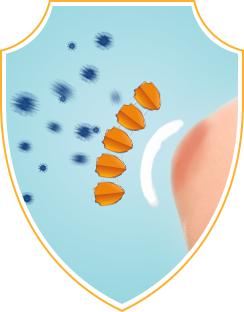
Ребенка сложно оградить от мест, где есть риск инфицирования ссадин и царапин, но опасность можно минимизировать с помощью своевременной обработки7. Банеоцин® создает на ранах антибактериальную корочку9 и защищает их от инфекции1.

Царапины могут быть источником инфекции, поэтому нуждаются в дезинфекции12. Банеоцин® справляется с широким спектром микроорганизмов, способных спровоцировать гнойничковые заболевания1. Не травмирует кожу3 и не щиплет раны5.
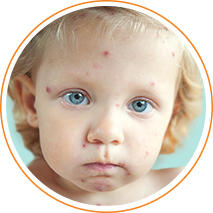
Ветряная оспа сопровождается появлением лихорадки и высыпаний в виде пузырьков13. Обычно болезнь поражает верхний слой кожи и не оставляет рубцов на коже14. Когда к сыпи присоединяется бактериальная инфекция могут развиваться осложнения10.
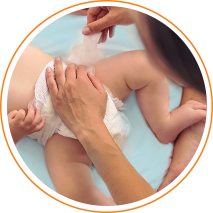
Пеленочный дерматит встречается у каждого второго ребенка10. Пик заболеваемости приходится на возраст около 9-12 месяцев11. Причиной воспаления становится трение, наслоение бактерий, раздражение кожи мочой и калом4.

Раны* могут инфицироваться. Банеоцин помогает справляться с инфекцией16. Ускоряет заживление и способствует мягкому отхождению образовавшихся корочек17.

Ребенка сложно оградить от мест, где есть риск инфицирования ссадин и царапин, но опасность можно минимизировать с помощью своевременной обработки7. Банеоцин® создает на ранах антибактериальную корочку9 и защищает их от инфекции1.

Царапины могут быть источником инфекции, поэтому нуждаются в дезинфекции12. Банеоцин® справляется с широким спектром микроорганизмов, способных спровоцировать гнойничковые заболевания1. Не травмирует кожу3 и не щиплет раны5.

Ребенок развивается и расширяет круг своих знаний, умений и навыков. Нередко это приводит к появлению ран*, об обработке которых нужно вовремя позаботиться.
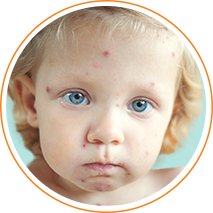
Ветряная оспа сопровождается появлением лихорадки и высыпаний в виде пузырьков13. Обычно болезнь поражает верхний слой кожи и не оставляет рубцов на коже14. Но нередки случаи, когда к сыпи присоединяется бактериальная инфекция, и развиваются осложнения10.

Ребенок развивается и расширяет круг своих знаний, умений и навыков. Нередко это приводит к появлению ран*, об обработке которых нужно вовремя позаботиться.
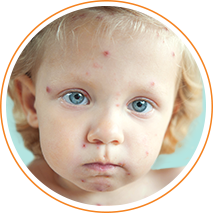
Ветряная оспа сопровождается появлением лихорадки и высыпаний в виде пузырьков13. Обычно болезнь поражает верхний слой кожи и не оставляет рубцов на коже14. Kогда к сыпи присоединяется бактериальная инфекция могут развиться осложнения10.

Открытая рана — это ворота инфекции16. Справляться с ней можно с помощью антибактериальных препаратов18.

Царапины могут быть источником инфекции, поэтому нуждаются в дезинфекции12. Банеоцин® справляется с широким спектром микроорганизмов, способных спровоцировать гнойничковые заболевания1. Не травмирует кожу3 и не щиплет раны5.
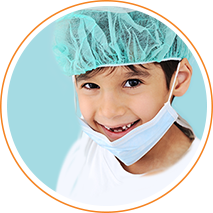
От операций не застрахован никто, но каждый мечтает о восстановлении. После хирургических вмешательств важны условия профилактики бактериальных осложнений и быстрого заживления кожи15. Банеоцин® обладает этими свойствами по механизму своего действия и показаниям к применению1.
От операций не застрахован никто, но каждый мечтает о восстановлении. После хирургических вмешательств важны условия профилактики бактериальных осложнений и быстрого заживления кожи15. Банеоцин® обладает этими свойствами по механизму своего действия и показаниям к применению1.
Ветряная оспа сопровождается появлением лихорадки и высыпаний в виде пузырьков13. Обычно болезнь поражает верхний слой кожи и не оставляет рубцов на коже14. Kогда к сыпи присоединяется бактериальная инфекция могут развиться осложнения10.

Когда вместе собирается несколько десятков детей, уследить за ними непросто. Даже безобидная, на первый взгляд, игра может закончится появлением ссадин*, особенно, если малыши стали выяснять между собой отношения.

На смену трехколесному велосипеду приходит «двухколесный конь». Чтобы «оседлать» его, без шишек и ссадин не обойтись. Важно позаботиться об их обработке7.

Где еще ребенок так активен, как на детской площадке? «Побочный эффект» такой подвижности — ссадины и раны*, требующие дезинфекции.

Ожоги возникают под воздействием высоких температур, кислот, щелочей, электрического тока, солнечных лучей10. В большинстве случаев ожоги бывают у детей дошкольного возраста10.

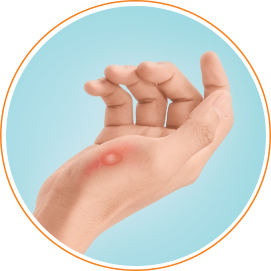
Укусы комаров могут вызвать сильный зуд19. Именно он становится причиной расчесывания кожи19. Особоенно от комаров страдают дети: на месте укуса может появиться волдырь величиной более 2 сантиметров19. При расчесывании есть риск присоединения инфекции.
От операций не застрахован никто, но каждый мечтает о восстановлении. После хирургических вмешательств важны условия профилактики бактериальных осложнений и быстрого заживления кожи15. Банеоцин® обладает этими свойствами по механизму своего действия и показаниям к применению1.

Простой герпес сопровождается появлением пузырьков с серозным содержимым14, которые могут быть местом заражения кожи инфекцией. Встречается, как у детей, так и у взрослых14.

Угри и прыщи возникают не только у подростков21. Рецидивами акне, повторяющимися на протяжении 30-40 лет, могут страдать и взрослые люди20.

Ролики и скейтборд относятся к увлечениям, знакомство с которыми обычно сопровождается ссадинами и ранами*.

Подвижные игры способствуют физическому и интеллектуальному развитию детей, но, как правило, оставляют на коленках свои отметины.
Данный сайт принадлежит АО «Сандоз» и является официальным источником информации о бренде Банеоцин®
АО «Сандоз»,
125315, г. Москва, Ленинградский проспект, д. 70,
тел.: +7(495)660-75-09
www.sandoz.ru
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ. ПЕРЕД ПРИМЕНЕНИЕМ
НЕОБХОДИМО ПРОКОНСУЛЬТИРОВАТЬСЯ СО СПЕЦИАЛИСТОМ